¡Vaya, 8,000 ojos con cataratas! Y cada uno con su historia. A veces me pregunto si no habré visto ya más cristalinos opacos que claros en estos 23 años de profesión. La catarata, ese enemigo que llega sin avisar, sigue cautivándome tanto como el primer día. Recuerdo como si fuera ayer aquella consulta con doña Pilar, una maestra jubilada de 72 años. Me miró con sus ojos cansados y soltó la frase que ahora uso en mis clases con residentes: “Mire, doctor Ramírez, es tal cual como cocinar con un papel de cebolla pegado a las gafas… uno acaba por acostumbrarse, pero sabe que algo no va bien”. Desde entonces, no he encontrado mejor manera de explicarlo.
El cristalino es un prodigio de la naturaleza. Transparente como el agua de un manantial de montaña cuando somos jóvenes, va enturbiándose con el paso de los años. ¿El culpable? Esas proteínas rebeldes que se empeñan en amontonarse como si organizaran una fiesta no autorizada. Ahí radica el meollo del asunto: cuando la luz intenta atravesar ese cristalino “indisciplinado”, se dispersa en todas direcciones como los asistentes a una fiesta cuando llega la policía. El resultado: esa molesta neblina que mis pacientes describen con tanta frustración mientras mueven las manos frente a sus ojos intentando “apartar” lo que no se puede apartar.
- ¿Por qué aparecen las cataratas? Más allá de los años
- Los síntomas que mis pacientes ignoran hasta que es imposible
- El diagnóstico: más allá de "tiene cataratas"
- La cirugía: cuando la tecnología y el arte se dan la mano
- El postoperatorio: cuando la luz regresa
- Mirando al horizonte: el futuro de las cataratas
- La catarata más allá de lo médico
¿Por qué aparecen las cataratas? Más allá de los años
“Es por la edad, no se preocupe”. ¡Qué fácil es caer en ese tópico! Algunos colegas se quedan tan anchos después de soltar esa frase, como si hubieran resuelto el enigma del siglo. Sí, el calendario tiene su cuota de culpa (las estadísticas no mienten: siete de cada diez personas que pasan los 75 años tienen cataratas en algún grado). Pero si algo me ha enseñado la oftalmología es a no simplificar. El mes pasado atendí a Raúl, un informático de apenas 37 años con una catarata subcapsular posterior que me dejó pensando toda la semana.
Aquí en Andalucía tenemos un tesoro que es también un arma de doble filo: nuestro sol. ¡Bendito para el turismo, maldito para nuestros cristalinos! El caso de Miguel es de libro. Este agricultor olivarero, de manos curtidas y sonrisa permanente, desarrolló cataratas tremendamente prematuras. “Doctor, llevo desde los 14 años mirando al cielo para ver si viene lluvia o sol para mis olivos”, me contó mientras examinaba sus ojos. Sus cristalinos parecían los de un hombre de 75, castigados por tres décadas de radiación ultravioleta sin más protección que la visera de su gorra desgastada.
Cuando otros factores adelantan el reloj ocular
La diabetes ha sido otra gran “fabricante” de cataratas en mi consulta. ¡Qué impresionante es ver cómo los altibajos del azúcar aceleran la opacificación del cristalino! Carmen, una paciente diabética de apenas 48 años, desarrolló cataratas típicas de alguien dos décadas mayor simplemente porque sus niveles de glucosa montaban en montaña rusa desde hacía años.
Los medicamentos también pasan factura al cristalino. El mes pasado operé a un joven de 42 años con una catarata subcapsular posterior provocada por el uso prolongado de corticoides para su asma. Casos así me recuerdan que debemos estar atentos incluso en pacientes que, por su edad, normalmente no pensaríamos como candidatos a desarrollar cataratas.
Los traumatismos oculares, incluso los aparentemente leves, pueden desencadenar la formación acelerada de una catarata. Hace años, un aficionado al bricolaje llegó a mi consulta tras haberse golpeado ligeramente con una rama. Seis meses después, la catarata traumática era evidente. El ojo tiene memoria, suelo decirles a mis estudiantes, y no olvida fácilmente los insultos que recibe.
Los síntomas que mis pacientes ignoran hasta que es imposible
“Pensé que necesitaba cambiar mis gafas“, me comentan frecuentemente en la primera consulta. Y es que las cataratas son maestras del disfraz, avanzando tan paulatinamente que uno se acostumbra a ver peor sin darse cuenta. Es como la anécdota de la rana en la olla: si el agua se calienta poco a poco, no salta hasta que es tarde.
El primer síntoma suele ser una visión ligeramente nublada que se instala gradualmente. Luego aparece esa molesta sensibilidad a las luces, especialmente de noche. Manuel, un taxista de 63 años, acudió a mi consulta no porque viera mal durante el día, sino porque los faros de los coches le deslumbraban tanto por la noche que había dejado de hacer turnos nocturnos, afectando seriamente sus ingresos.
La pérdida del contraste y la alteración en la percepción de los colores son otros síntomas frecuentes. “Doctor, ya no disfruto de mis pinturas”, me confesó una artista de 68 años. Su mundo se había vuelto más amarillento y apagado, robándole la viveza de los azules y violetas que tanto amaba plasmar en sus cuadros.
Señales que no deberías pasar por alto
Aunque la progresión lenta es la norma, existen señales de alarma que requieren atención inmediata. Si experimentas una pérdida brusca de visión, halos intensos alrededor de las luces acompañados de dolor, o tu ojo se enrojece significativamente, no lo dudes: acude a urgencias oftalmológicas.
En cierta ocasión, una paciente postergó su visita pese a notar un empeoramiento rápido. Cuando finalmente llegó a mi consulta, su catarata hipermadura había provocado un glaucoma secundario que requirió cirugía de urgencia. Todavía recuerdo sus palabras: “Si hubiera sabido que era grave, habría venido antes”. Desde entonces, insisto en la importancia de no normalizar cambios visuales significativos.
El diagnóstico: más allá de “tiene cataratas”
Cuando un paciente cruza la puerta de mi consulta, lo primero que deberíamos hacer como profesionales que tratan con seres humanos es escuchar. Las cataratas no son solo una condición ocular; son una experiencia personal. Para algunos, representa la frustración de no reconocer caras a distancia; para otros, la imposibilidad de leer en la cama antes de dormir.
Tras esa conversación inicial, pasamos al examen minucioso. Con la lámpara de hendidura (ese aparato que parece sacado de una película de ciencia ficción) puedo observar directamente el cristalino, evaluando el tipo, ubicación y densidad de la catarata. Las hay nucleares (en el centro), corticales (en la periferia) y subcapsulares (en la parte posterior). Cada tipo afecta la visión de manera diferente y determina la urgencia del tratamiento.
La medición de la agudeza visual nos da una referencia objetiva, pero no lo es todo. Por eso complementamos siempre con pruebas de sensibilidad al contraste y evaluación de la visión en condiciones de baja iluminación.
Preparando la cirugía: mediciones que cambian vidas
Si decidimos avanzar hacia la cirugía, las pruebas se vuelven más sofisticadas. La biometría ocular es quizás la más crucial: de ella dependerá la potencia del lente que implantaremos. Un error de cálculo de medio dioptría puede significar la diferencia entre unas gafas permanentes o no necesitarlas.
Recuerdo el caso de un profesor universitario cuya biometría resultó especialmente complicada por un ojo extremadamente largo (miope magno). Utilizamos tres fórmulas diferentes, contrastamos resultados y finalmente acertamos con la potencia ideal. Seis meses después, me trajo como regalo un libro que había escrito, con una dedicatoria que guardaré siempre: “A quien me devolvió el placer de leer sin esfuerzo”.
La topografía corneal nos muestra el mapa detallado de la córnea, revelando astigmatismos que podrían corregirse durante la misma cirugía. La microscopía especular evalúa las células endoteliales corneales, esos guardianes incansables de la transparencia corneal que no se regeneran. En pacientes con recuentos bajos, debemos ser especialmente cuidadosos con la técnica quirúrgica para minimizar el trauma endotelial.
La cirugía: cuando la tecnología y el arte se dan la mano
La primera cirugía de cataratas que presencié, siendo estudiante en los años 90, requirió una incisión de casi un centímetro y varios puntos de sutura. El paciente permaneció hospitalizado dos días. Hoy, mis pacientes entran caminando al quirófano y salen de la misma forma apenas una hora después. ¡Qué viaje tan extraordinario ha recorrido esta intervención!
La facoemulsificación revolucionó el abordaje de la catarata. Esta técnica utiliza ultrasonidos para fragmentar el cristalino opaco, permitiendo extraerlo por una microincisión que raramente supera los 2,2 milímetros. La recuperación es rápida y las complicaciones, cuando ocurren, son generalmente manejables. En mis manos, la tasa de complicaciones serias no supera el 0,5%, un número que me enorgullece pero que también me mantiene humilde y alerta.
La selección del lente intraocular merece una reflexión cuidadosa, una conversación sincera entre médico y paciente. No existe “el mejor lente”, sino el más adecuado para cada persona. El corredor maratoniano valorará la visión nítida a distancia, mientras que el joyero jubilado priorizará la precisión en la visión cercana. Los lentes multifocales pueden ofrecer independencia de gafas a varias distancias, aunque algunos pacientes perciben halos nocturnos o pierden algo de contraste.
El láser en cirugía de cataratas: ¿revolución o evolución?
El láser de femtosegundo llegó para quedarse, pero su papel sigue generando debate. Esta tecnología permite realizar con precisión milimétrica ciertos pasos críticos como la capsulorrexis y la fragmentación inicial de la catarata. En casos complejos (cataratas muy densas, pacientes con córneas frágiles o síndrome pseudoexfoliativo) puede marcar diferencias significativas.
Sin embargo, seamos honestos: no todos los pacientes necesitan esta tecnología para lograr excelentes resultados. En mis manos, la técnica manual sigue siendo igualmente efectiva en la mayoría de los casos rutinarios. Por eso, cuando un paciente me pregunta si debería optar por el láser, mi respuesta siempre comienza con otra pregunta: “¿Qué características tiene su catarata y qué objetivos visuales perseguimos?”.
El postoperatorio: cuando la luz regresa
“¡Madre mía, doctor! ¿Desde cuándo mi nieta tiene pecas?” Esta exclamación de María, una abuela de 71 años que operé el martes pasado, me arrancó una sonrisa de oreja a oreja. Había pasado casi una década sin apreciar ese pequeño detalle en el rostro de su nieta. “Y mi cocina… ¡no sabía que las baldosas eran tan azules!” añadió entre risas. Estas reacciones son mi combustible diario. La mayoría de pacientes experimenta una mejoría del día a la noche, aunque siempre les advierto que la visión va a seguir afinándose durante las próximas semanas, como un instrumento musical que se va afinando poco a poco.
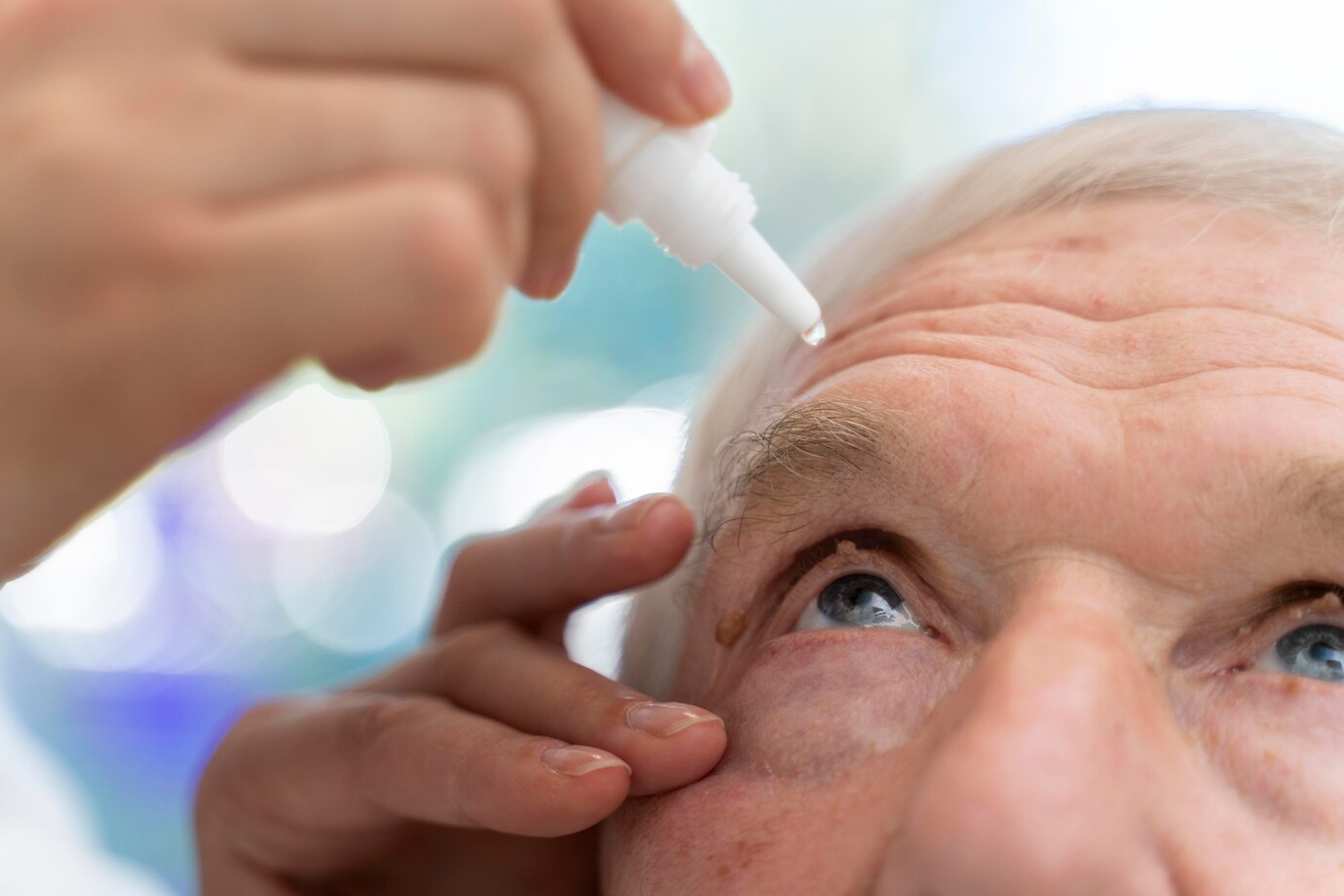
Las primeras semanas son cruciales. “Los colirios son tan importantes como la cirugía misma”, les repito hasta la saciedad. Antibióticos para mantener a raya a esos microbios oportunistas, y antiinflamatorios para calmar el comprensible enfado del ojo tras la intervención. ¿Saben qué es lo que más complicaciones me ha dado en dos décadas de cirugía? No son los casos complejos ni las cataratas densas como piedras. Es, simplemente, el paciente que decide por su cuenta que “ya está bien” y abandona las gotas a los tres días. Por eso me he vuelto un pesado con el tema, pero un pesado con fundamento.
Lo que realmente importa saber durante la recuperación
Los primeros días son como montar en una montaña rusa visual. Por la mañana puede que vean algo borroso (¡el ojo también se despierta con legañas!), y cuando caiga la tarde notarán que las luces brillan más de lo normal. Para esto último, siempre tengo un cajón lleno de gafas de sol en mi consulta. “Las compro a docenas en el bazar chino”, les confieso a mis pacientes cuando se sorprenden del regalo. “Son horribles estéticamente, pero funcionan”, les digo mientras se ríen. La microincisión, aunque pequeñita, necesita unas cuatro semanas para sellarse completamente, así que nada de frotarse los ojos como si quisieran sacar brillo a un zapato viejo.
Y luego están las preguntas del millón: “¿Puedo ver la televisión?” “¿Puedo leer?” “¿Y usar el móvil para ver las fotos de mis nietos?” En este punto, la cara de sorpresa cuando les digo que sí es impagable. Como doña Encarna, una señora de 83 años, fan incondicional de “Tierra Amarga”, que me miró con ojos de cordero cuando le dije que podía ver su telenovela turca esa misma noche. “¿En serio, doctor? ¿No me está tomando el pelo?” preguntó incrédula. “No solo puede, doña Encarna, sino que por fin verá bien si el galán tiene bigote o no”, le respondí, y su carcajada resonó en toda la consulta.
Mirando al horizonte: el futuro de las cataratas
El tratamiento de la catarata sigue evolucionando a pasos agigantados. Los sistemas de navegación intraoperatoria nos permiten implantar lentes tóricos con precisión submilimétrica para corregir astigmatismos. Los nuevos materiales de lentes intraoculares buscan reducir la incidencia de opacificación capsular posterior, esa “segunda catarata” que puede aparecer meses o años después.
Me entusiasma especialmente la investigación sobre prevención. Varios estudios exploran compuestos que podrían frenar los procesos oxidativos responsables de la opacificación del cristalino. Durante mi último congreso en Boston, un investigador presentó resultados prometedores con antioxidantes dirigidos específicamente a las proteínas cristalinianas. ¿Estamos cerca de una “píldora anti-cataratas”? No todavía, pero el camino se está trazando.
En mi práctica diaria, recomiendo a todos mis pacientes (tengan o no cataratas) proteger sus ojos de la radiación UV con gafas homologadas, controlar meticulosamente factores de riesgo como la diabetes, y seguir una dieta rica en antioxidantes. La humilde zanahoria y los arándanos siguen siendo aliados valiosos para la salud ocular.
La catarata más allá de lo médico
Operar cataratas va mucho más allá de eliminar una opacidad. Devolvemos independencia a ancianos que habían dejado de leer o conducir. Recuperamos aficiones abandonadas por limitación visual. Prevenimos caídas (tan peligrosas en edades avanzadas) al mejorar la percepción de profundidad y contraste.
La catarata es más que una patología; representa un capítulo en la historia personal de cada paciente. Como oftalmólogos, tenemos el privilegio de ayudar a reescribir ese capítulo, devolviendo nitidez a mundos que se habían tornado borrosos. En este camino que combina ciencia, tecnología y humanidad, seguimos avanzando para que la luz llegue clara a cada retina, a cada cerebro y, en definitiva, a cada vida.