La baja reserva ovárica es una condición que afecta a muchas mujeres, influyendo significativamente en su capacidad para concebir de manera natural. Esta situación se caracteriza por una disminución en la cantidad y calidad de los óvulos disponibles en los ovarios. Factores como la edad avanzada, tratamientos médicos específicos o condiciones genéticas pueden precipitar esta condición. Comprender las opciones disponibles y las estrategias de manejo es fundamental para las mujeres que enfrentan este desafío reproductivo.
¿Qué es la baja reserva ovárica?
La baja reserva ovárica es una situación médica que afecta la fertilidad femenina, caracterizada por una disminución en la cantidad y calidad de los ovocitos disponibles en los ovarios. Esta condición puede ser un desafío importante para las mujeres que desean quedar embarazadas, ya que la reserva ovárica juega un papel crucial en la respuesta a los tratamientos de fertilidad y en la posibilidad de concebir de manera natural.
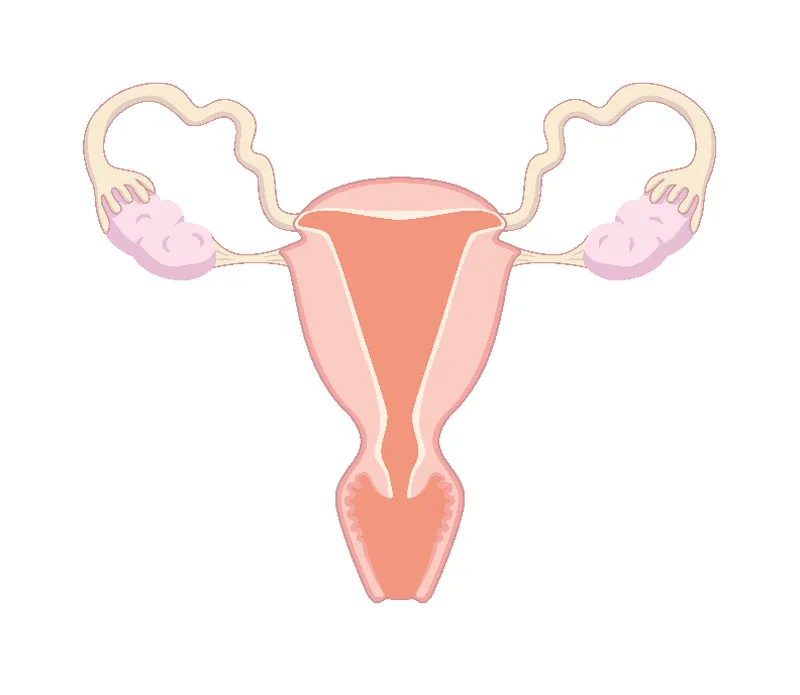
El concepto de reserva ovárica se refiere a la capacidad de los ovarios para producir óvulos viables que puedan ser fecundados. La evaluación de la reserva ovárica es un componente esencial en la planificación de tratamientos de fertilidad y en la toma de decisiones reproductivas. Conocer el estado de la reserva ovárica puede ayudar a determinar el pronóstico reproductivo y a seleccionar las mejores opciones de tratamiento.
Definición y concepto
La baja reserva ovárica se define generalmente como una reducción en el número de folículos antrales o una disminución en los niveles de hormonas que indican la capacidad reproductiva, como la hormona antimülleriana (AMH). Esta condición puede ser un indicador de envejecimiento reproductivo o de otros problemas de salud subyacentes que afectan la fertilidad.
El concepto de reserva ovárica también incluye la calidad de los ovocitos. No solo es importante tener un número suficiente de óvulos, sino que estos deben ser de buena calidad para aumentar las posibilidades de un embarazo exitoso. La calidad de los ovocitos puede disminuir debido a factores como la edad y ciertos trastornos médicos, aumentando así las dificultades para concebir.
Para evaluar la reserva ovárica, los médicos utilizan varios métodos diagnósticos, entre los cuales se incluyen:
- El conteo de folículos antrales mediante ultrasonido.
- La medición de los niveles de la hormona antimülleriana (AMH) en sangre.
- Pruebas de estimulación ovárica controlada para evaluar la respuesta a medicación hormonal.
Causas de la baja reserva ovárica
La baja reserva ovárica puede tener múltiples causas, algunas de las cuales incluyen factores genéticos, médicos y ambientales. Una de las causas más comunes es el envejecimiento natural. A medida que las mujeres envejecen, especialmente después de los 35 años, la cantidad y calidad de los ovocitos disminuyen significativamente.
Las enfermedades autoinmunes, como el síndrome de ovario poliquístico (SOP) y la endometriosis, también pueden afectar la reserva ovárica. Además, tratamientos médicos como la quimioterapia y la radioterapia, utilizados en el tratamiento del cáncer, pueden tener un impacto adverso en la función ovárica.
El estilo de vida y la exposición a toxinas son otros factores que pueden contribuir a una baja reserva ovárica. El tabaquismo, el consumo excesivo de alcohol, el estrés crónico y la exposición a ciertos productos químicos pueden afectar negativamente la salud reproductiva.
En algunos casos, la baja reserva ovárica puede estar relacionada con alteraciones genéticas, como las mutaciones en el gen BRCA1, que también se asocian con un mayor riesgo de cáncer de mama y ovario. Estos factores genéticos pueden predisponer a una mujer a una disminución más temprana de su reserva ovárica.
Prevalencia en la población femenina
La baja reserva ovárica es una condición relativamente común, que afecta a aproximadamente el 10-15% de las mujeres en edad reproductiva. La prevalencia aumenta con la edad, siendo más significativa en mujeres mayores de 35 años. Sin embargo, es importante destacar que también puede presentarse en mujeres más jóvenes debido a factores genéticos o médicos.
En estudios poblacionales, se ha observado que la incidencia de baja reserva ovárica está influenciada por diversos factores, incluyendo el origen étnico y el entorno. Por ejemplo, algunas investigaciones sugieren que las mujeres de ciertos grupos étnicos pueden tener diferencias en la edad de inicio de la disminución de la reserva ovárica.
A pesar de la prevalencia de esta condición, muchas mujeres no son conscientes de su estado hasta que intentan concebir y experimentan dificultades. Por ello, la evaluación temprana de la reserva ovárica puede ser crucial para la planificación familiar y el tratamiento oportuno de problemas de fertilidad.
Si deseas obtener más información sobre temas relacionados con la salud reproductiva y la fertilidad, te invitamos a explorar otros artículos en nuestra plataforma, donde encontrarás recursos y consejos útiles para mejorar tu bienestar general.
Impacto de la baja reserva ovárica en la fertilidad
La baja reserva ovárica es una condición clínica caracterizada por una disminución en la cantidad y calidad de los óvulos disponibles en los ovarios. Esta situación puede ser particularmente desafiante para las mujeres que buscan concebir, ya que tiene un impacto directo en la fertilidad. Aunque la reserva ovárica disminuye naturalmente con la edad, en algunas mujeres, esta reducción ocurre a una velocidad acelerada. Estudios indican que una disminución significativa en la reserva ovárica suele presentarse en mujeres a partir de los 35 años, aunque puede ocurrir antes debido a factores genéticos, antecedentes médicos y estilo de vida. El diagnóstico temprano y el manejo adecuado son cruciales para optimizar las posibilidades de éxito reproductivo.
Consecuencias en la capacidad reproductiva
La baja reserva ovárica puede reducir drásticamente las opciones reproductivas de una mujer. La cantidad limitada de óvulos no solo dificulta la concepción natural, sino que también puede influir negativamente en el éxito de los tratamientos de fertilidad, como la fertilización in vitro (FIV). La calidad de los óvulos también tiende a disminuir, lo que puede aumentar el riesgo de abortos espontáneos y anomalías genéticas.
Además, las mujeres con baja reserva ovárica pueden enfrentar ciclos menstruales irregulares o incluso la ausencia de menstruación, lo que puede complicar aún más la planificación de un embarazo. La insuficiencia ovárica prematura, una condición donde los ovarios dejan de funcionar antes de los 40 años, es otra posible consecuencia que debe ser considerada.
- Dificultad para concebir de manera natural.
- Mayor riesgo de abortos espontáneos.
- Mayor probabilidad de anomalías genéticas.
- Ciclos menstruales irregulares o ausencia de menstruación.
Opciones de tratamiento y apoyo médico
El tratamiento de la baja reserva ovárica es complejo y debe ser personalizado según el diagnóstico individual. Los profesionales de la medicina reproductiva pueden recomendar una serie de opciones que van desde tratamientos hormonales hasta técnicas avanzadas de reproducción asistida.
Algunas de las opciones de tratamiento incluyen:
- Estimulaciones ováricas controladas para aumentar la producción de óvulos.
- Fertilización in vitro (FIV) con óvulos propios o donados.
- Inyecciones de hormonas gonadotropinas para mejorar la calidad del ambiente ovárico.
- Adopción de embriones.
Es fundamental que las mujeres con baja reserva ovárica reciban asesoramiento genético y psicológico para abordar no solo los aspectos médicos, sino también el impacto emocional que esta condición puede tener. Un enfoque multidisciplinario que incluya ginecólogos, endocrinólogos y psicólogos puede ofrecer el mejor apoyo posible.
Resultados esperados de los tratamientos
Los resultados de los tratamientos para la baja reserva ovárica varían ampliamente según la edad de la paciente, la severidad de la condición y otros factores de salud. Aunque las tasas de éxito pueden ser más bajas comparadas con mujeres que no tienen esta condición, no es imposible lograr un embarazo saludable.
Por ejemplo, la fertilización in vitro con óvulos donados tiene una alta tasa de éxito y es una opción viable para muchas mujeres. Además, las técnicas de mejora de la calidad del óvulo y los avances en la medicina reproductiva ofrecen nuevas esperanzas para quienes enfrentan esta condición.
Se ha observado que la adopción de un estilo de vida saludable, incluyendo una dieta equilibrada y ejercicio regular, puede mejorar ligeramente las posibilidades de éxito de los tratamientos. No obstante, el papel del apoyo emocional no puede ser subestimado, dado el estrés y la ansiedad que suelen acompañar a los problemas de fertilidad.
En conclusión, aunque la baja reserva ovárica presenta desafíos significativos, existen múltiples opciones y estrategias que pueden mejorar las posibilidades de concebir. Es crucial que las mujeres afectadas consulten con especialistas y consideren todas las opciones disponibles para tomar decisiones informadas sobre su salud reproductiva.
No olvides explorar otros artículos en nuestro sitio para obtener más información sobre temas relacionados con la salud reproductiva y otros aspectos importantes de tu bienestar.
Diagnóstico de la baja reserva ovárica
La baja reserva ovárica es una condición que afecta a muchas mujeres en edad reproductiva y puede influir significativamente en su capacidad para concebir. Diagnosticar esta condición de manera temprana y precisa es crucial para planificar tratamientos adecuados y opciones de fertilidad. Entre los métodos más comunes para el diagnóstico se incluyen pruebas hormonales y ecográficas, así como otros métodos complementarios.
El diagnóstico de la baja reserva ovárica se realiza evaluando varios parámetros. Entre estos, las pruebas hormonales y las ecografías transvaginales son herramientas fundamentales. Además, existen otros métodos diagnósticos que pueden complementarse para brindar una visión más completa del estado ovárico de la paciente.
Pruebas hormonales y su interpretación
Las pruebas hormonales son esenciales para evaluar la reserva ovárica. Una de las más indicativas es la medición de la hormona antimülleriana (AMH), producida por los folículos en desarrollo en los ovarios. Un nivel bajo de AMH generalmente indica una baja reserva ovárica. Esta hormona se puede medir en cualquier momento del ciclo menstrual, lo que la hace muy práctica.
Otra prueba importante es la medición de la hormona foliculoestimulante (FSH), realizada generalmente en el tercer día del ciclo menstrual. Niveles elevados de FSH pueden ser indicativos de una baja reserva ovárica, aunque su interpretación puede variar dependiendo de la fase del ciclo menstrual y otros factores.
Además de la AMH y la FSH, se suelen medir los niveles de estradiol, una hormona que también puede proporcionar información valiosa acerca de la reserva ovárica. Un nivel elevado de estradiol en el día 3 del ciclo puede sugerir una baja reserva ovárica, especialmente cuando se acompaña de niveles altos de FSH.
Ecografía transvaginal
La ecografía transvaginal es otra herramienta crucial en el diagnóstico de la baja reserva ovárica. Este tipo de ecografía permite una visualización detallada de los ovarios y la evaluación del número de folículos antrales (AFC). Un bajo recuento de folículos antrales es un fuerte indicador de baja reserva ovárica.
Durante la ecografía transvaginal, el médico puede contar el número de folículos antrales presentes en ambos ovarios. Generalmente, se considera que un recuento de menos de 5-7 folículos antrales por ovario sugiere una baja reserva ovárica. Este recuento se suele realizar al principio del ciclo menstrual, de preferencia entre los días 2 y 4.
Además, la ecografía transvaginal puede proporcionar información adicional sobre la estructura de los ovarios y detectar cualquier anomalía que pueda estar contribuyendo a los problemas de fertilidad. Por ejemplo, quistes o masas anormales pueden ser identificados y tratados según sea necesario.
Otros métodos diagnósticos
Además de las pruebas hormonales y la ecografía transvaginal, existen otros métodos que pueden contribuir al diagnóstico de la baja reserva ovárica. Uno de ellos es la prueba de clomifeno, que evalúa la respuesta ovárica a la estimulación hormonal. Esto puede dar una idea más clara de cómo los ovarios responderían a los tratamientos de fertilidad. Otra prueba menos común pero también útil es la biopsia ovárica, aunque es más invasiva y generalmente se reserva para casos específicos en los que otras pruebas no han sido concluyentes. Esta prueba puede proporcionar información detallada sobre la salud de los folículos ováricos y la calidad del tejido ovárico.
Finalmente, las técnicas de imagen avanzadas, como la resonancia magnética, pueden ser utilizadas en casos complejos para obtener una visión más detallada de los ovarios y otras estructuras reproductivas. Sin embargo, estas técnicas son menos comunes debido a su costo y la necesidad de equipo especializado.
Entender y diagnosticar la baja reserva ovárica es fundamental para quienes buscan tratamientos de fertilidad. La combinación de pruebas hormonales, ecografías y otros métodos diagnósticos permite a los profesionales de la salud ofrecer soluciones personalizadas y efectivas.
Si te ha interesado este artículo, te invitamos a explorar otros temas relacionados con la salud reproductiva y la fertilidad para obtener una comprensión más completa y detallada.
Factores de riesgo asociados
En el contexto de la salud y la medicina, los factores de riesgo son aquellos elementos que pueden aumentar la probabilidad de desarrollo de una enfermedad o condición. Identificar y comprender estos factores es crucial para la prevención y el tratamiento efectivo de diversas patologías. Aquí analizaremos algunos de los factores de riesgo más relevantes y cómo pueden impactar en la salud.
Para entender los factores de riesgo específicos, es importante desglosar cómo ciertos elementos, como la edad y la genética, pueden influir de manera significativa en la aparición y progresión de las enfermedades. A continuación, se detallan algunos de los factores de riesgo más cruciales:
Edad y reserva ovárica
Uno de los factores de riesgo más reconocidos en la salud reproductiva es la edad. Con el paso del tiempo, la reserva ovárica de una mujer—es decir, la cantidad y calidad de sus óvulos—disminuye de manera significativa. Estudios han demostrado que a partir de los 35 años, esta disminución se acelera, lo que puede impactar la fertilidad y aumentar el riesgo de complicaciones durante el embarazo.
La reserva ovárica no solo se ve afectada por la edad cronológica sino también por factores ambientales y estilos de vida, como el tabaquismo y la exposición a toxinas. Por tanto, mantener un estilo de vida saludable puede ayudar a preservar la reserva ovárica durante más tiempo.
Además de la edad, medir la reserva ovárica mediante pruebas de hormona antimülleriana (AMH) y conteo de folículos antrales (CFA) puede proporcionar información valiosa sobre la salud reproductiva y ayudar a tomar decisiones informadas sobre planificación familiar.
Genética y antecedentes familiares
La genética juega un papel crucial en la predisposición a ciertas enfermedades. Condiciones como el cáncer, la diabetes y enfermedades cardiovasculares tienen un componente hereditario significativo. Conocer los antecedentes familiares permite identificar posibles riesgos y tomar medidas preventivas adecuadas.
Por ejemplo, tener un historial familiar de cáncer de mama o de ovario puede aumentar de manera considerable el riesgo de desarrollar estas enfermedades. En estos casos, se recomienda realizar pruebas genéticas para identificar mutaciones en genes como BRCA1 y BRCA2, lo que permitirá adoptar estrategias de monitoreo y prevención específicas.
Además, algunos trastornos genéticos, como la fibrosis quística y enfermedades metabólicas hereditarias, requieren un enfoque proactivo en la identificación y manejo para mejorar la calidad de vida y reducir la morbilidad.
En resumen, la combinación de factores genéticos y el conocimiento de los antecedentes familiares proporcionan una herramienta poderosa para la prevención y el manejo temprano de diversas condiciones médicas.
La comprensión de estos factores de riesgo y su impacto es crucial para una gestión efectiva de la salud. Te invitamos a explorar más sobre este y otros temas en nuestros artículos relacionados.
Alternativas y estrategias para enfrentar la baja reserva ovárica
La baja reserva ovárica es una condición que afecta a muchas mujeres en edad reproductiva y puede dificultar la concepción. Afortunadamente, existen diversas alternativas y estrategias que pueden ayudar a enfrentar esta problemática. Este artículo se enfoca en tecnologías de reproducción asistida, cambios en el estilo de vida, y el uso de suplementos y medicaciones como posibles soluciones.
Antes de adentrarnos en las distintas estrategias, es fundamental consultar a un especialista en fertilidad para recibir un diagnóstico preciso y un plan de tratamiento individualizado. Cada caso es único y merece un enfoque personalizado.
Tecnologías de reproducción asistida
Una de las técnicas más comunes es la fertilización in vitro (FIV), en la cual los óvulos son fertilizados por espermatozoides fuera del cuerpo y luego transferidos al útero. Esta técnica es particularmente útil para mujeres con baja reserva ovárica ya que permite la estimulación hormonal para producir varios óvulos en un ciclo.
Otra tecnología emergente es la inyección intracitoplasmática de espermatozoides (ICSI), donde un solo espermatozoide es inyectado directamente en el óvulo. Este método es especialmente beneficioso para parejas con problemas severos de fertilidad masculina o cuando la FIV convencional no ha tenido éxito.
Además, la donación de óvulos es una opción a considerar. En este caso, se utilizan óvulos de una donante saludable y joven, aumentando considerablemente las posibilidades de éxito. Este método es particularmente recomendado para mujeres con muy baja reserva ovárica o de edad avanzada.
Cambios en el estilo de vida
Un factor crucial que influye en la fertilidad es el nivel de estrés. Técnicas de manejo del estrés como el yoga, la meditación y la psicoterapia pueden ser altamente beneficiosas para mejorar la calidad de los óvulos.
La dieta también juega un papel fundamental. Se recomienda consumir una dieta rica en antioxidantes, tales como frutas y verduras coloridas, que pueden ayudar a reducir el daño celular en los óvulos. La reducción de la ingesta de alcohol y cafeína también es aconsejable.
El ejercicio moderado es otra estrategia recomendada. Se debe evitar tanto el sedentarismo como el ejercicio excesivo, ya que ambos pueden tener efectos negativos en la fertilidad. Actividades como caminar, nadar o practicar pilates pueden ser muy beneficiosas.
Suplementos y medicaciones
El uso de suplementos nutricionales puede ser una opción viable para algunas mujeres. Suplementos como la coenzima Q10, la DHEA y la melatonina han mostrado cierto potencial en mejorar la calidad de los óvulos en estudios preliminares.
Medicamentos tales como la hormona foliculoestimulante (FSH) y la gonadotropina coriónica humana (hCG) son comúnmente utilizados en protocolos de estimulación ovárica durante tratamientos de FIV. Estos medicamentos ayudan a incrementar el número de óvulos disponibles para la fertilización.
Además, algunos estudios sugieren que la metformina, un medicamento comúnmente utilizado para tratar la diabetes tipo 2, puede tener efectos beneficiosos en la reserva ovárica y la calidad de los óvulos en mujeres con síndrome de ovario poliquístico (SOP).
Es crucial consultar con un especialista en fertilidad antes de comenzar cualquier régimen de suplementos o medicaciones, ya que el uso inapropiado puede tener efectos adversos.
Explorar estas alternativas y estrategias puede ofrecer esperanza y soluciones efectivas para quienes enfrentan la baja reserva ovárica. Para obtener más información sobre otros aspectos relacionados con la salud reproductiva, te invitamos a leer nuestros artículos relacionados.
Preguntas frecuentes sobre la baja reserva ovárica
La baja reserva ovárica es un tema que suscita muchas dudas, especialmente entre mujeres que están planificando su futuro reproductivo. Aquí respondemos algunas de las preguntas más comunes para ayudarte a entender mejor este asunto.
¿Qué significa tener baja reserva ovárica?
Tener baja reserva ovárica significa que la cantidad de óvulos disponibles en los ovarios de una mujer es menor de lo esperado para su edad. Esto no significa necesariamente que la mujer no pueda concebir, pero puede representar un desafío en términos de fertilidad y puede acelerar el momento de considerar métodos de reproducción asistida.
¿Qué causa la baja reserva ovárica?
La reserva ovárica puede disminuir por varias razones. La edad es el factor más común, ya que la cantidad de óvulos tiende a disminuir naturalmente a medida que una mujer envejece. Otras causas incluyen factores genéticos, ciertas enfermedades autoinmunes, tratamientos médicos como la quimioterapia y procedimientos quirúrgicos que afectan los ovarios.
¿Cuáles son las opciones de tratamiento para la baja reserva ovárica?
Aunque no existe un tratamiento específico para aumentar la cantidad de óvulos, las opciones para manejar la baja reserva ovárica se centran en la reproducción asistida. La fertilización in vitro (FIV) con estimulación ovárica leve o el uso de óvulos donados son algunas de las alternativas más comunes para ayudar a las mujeres con esta condición a concebir.

Soy Santiago Aguillares, médico con mas de dos décadas de experiencia en redacción médica y comunicación científica. Me gradué en Medicina en la Universidad Complutense de Madrid y he perfeccionado mis habilidades en prestigiosas clínicas y centros de investigación. Mi pasión es la precisión y la educación en salud. Desde “Biblioteca de Salud” comparto conocimientos y avances en medicina regenerativa, brindando consejos y novedades del sector. Estoy dedicado a transmitir información precisa y útil, ayudando a mejorar la salud y el bienestar de mis lectores.